

百日咳の急増と耐性菌の影響がもたらす治療の新たな局面
百日咳の急増と耐性菌の影響
近年、百日咳の発生が急増しており、特に10代の患者が多いことが懸念されています。抗微生物薬に対する耐性が広がる中で、この感染症には新しい治療の選択肢が求められています。東京都立小児総合医療センターの堀越裕歩先生から、百日咳と耐性株についての見解を伺いました。
百日咳の現状とその影響
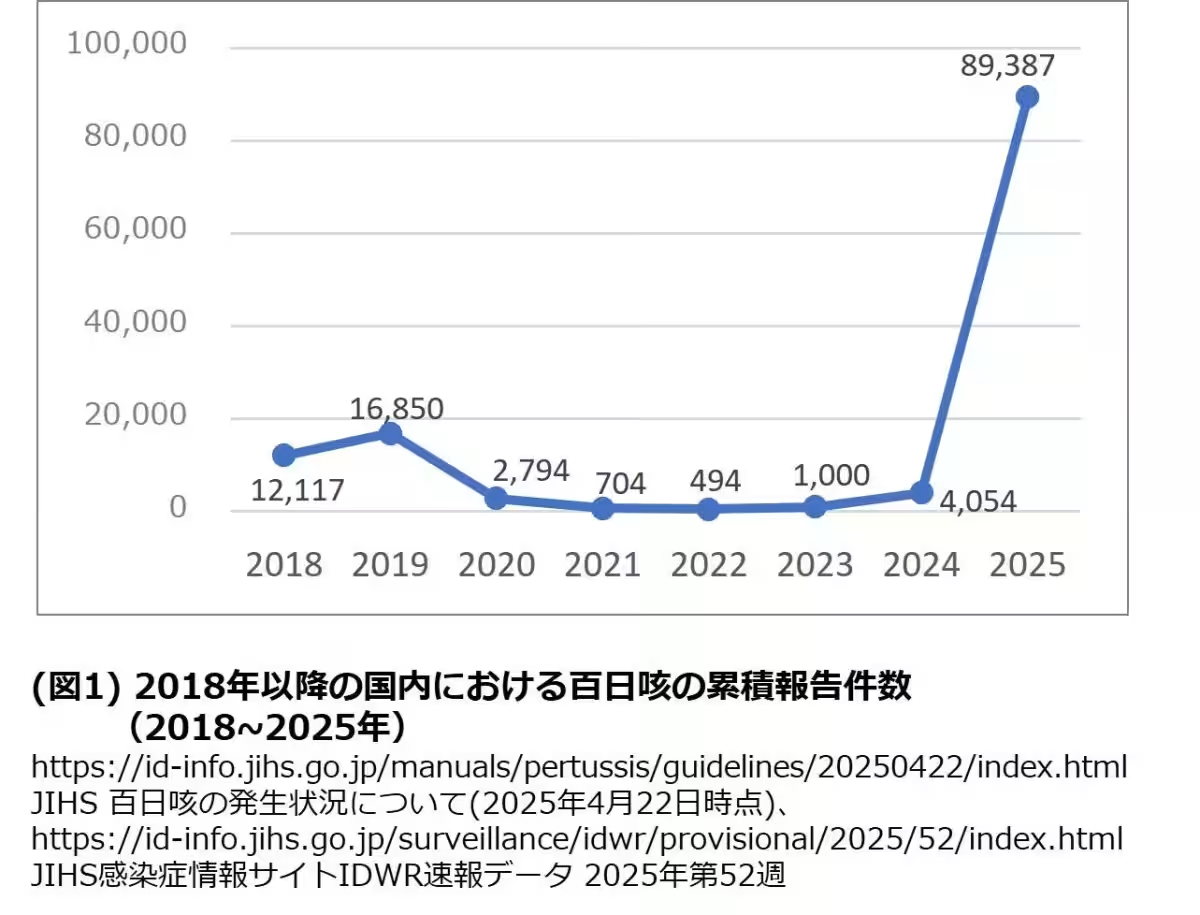
百日咳は原因となる百日咳菌(Bordetella pertussis)によって引き起こされる感染症です。喘息のような激しい咳が特徴で、特に乳幼児においては重症化のリスクが高いことが知られています。2024年以降、百日咳の発生件数は急増し、2025年には年間届出数が約8万9,000件を記録しました。
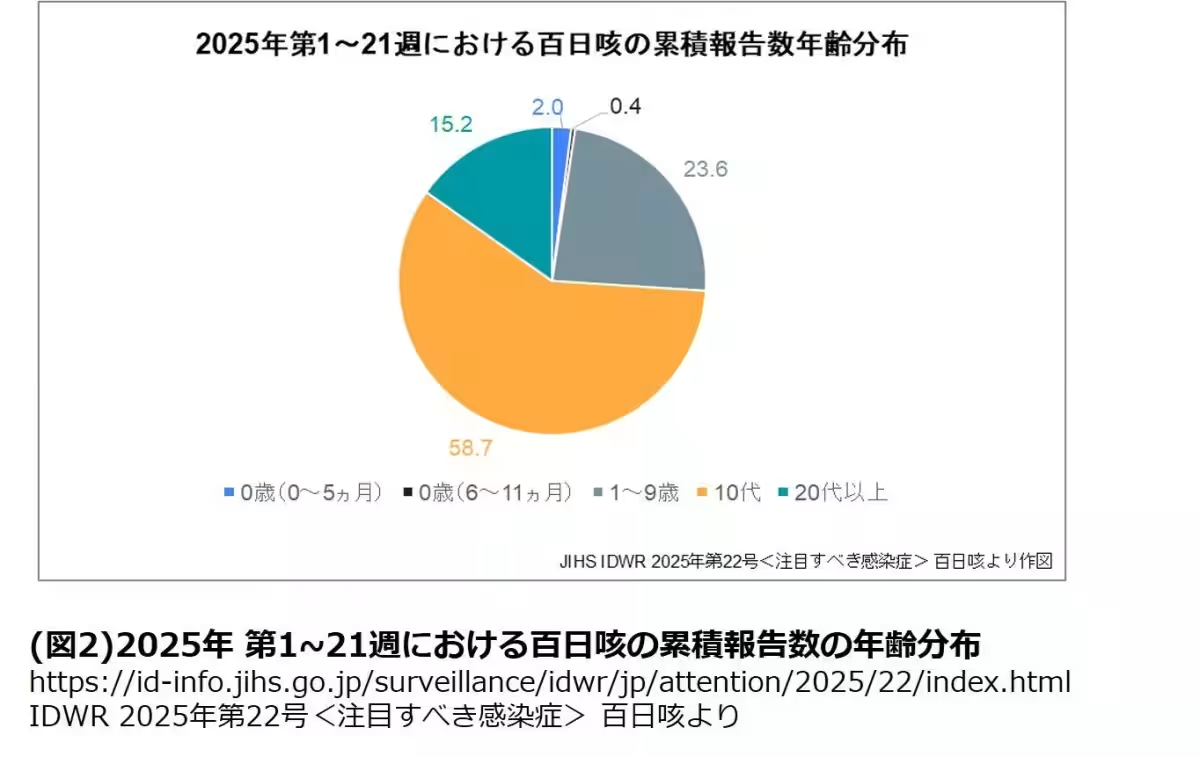
堀越先生は、「実際の感染者数は潜在的な患者を含めると100万人を超えている可能性がある」と指摘しています。また、10代においては患者の約6割を占め、次に1〜9歳の子供たちが続きます。
予防と感染拡大防止
免疫のない状態では、家族内での二次発病率が80%以上に達することもあり、感染力は非常に強いと言われています。日本では、5種混合ワクチンによる予防接種が普及しており、過去に比べて百日咳の罹患率は大幅に低下しています。しかし、ワクチン接種が不十分な状況であることが問題視されています。
新たな耐性株の登場
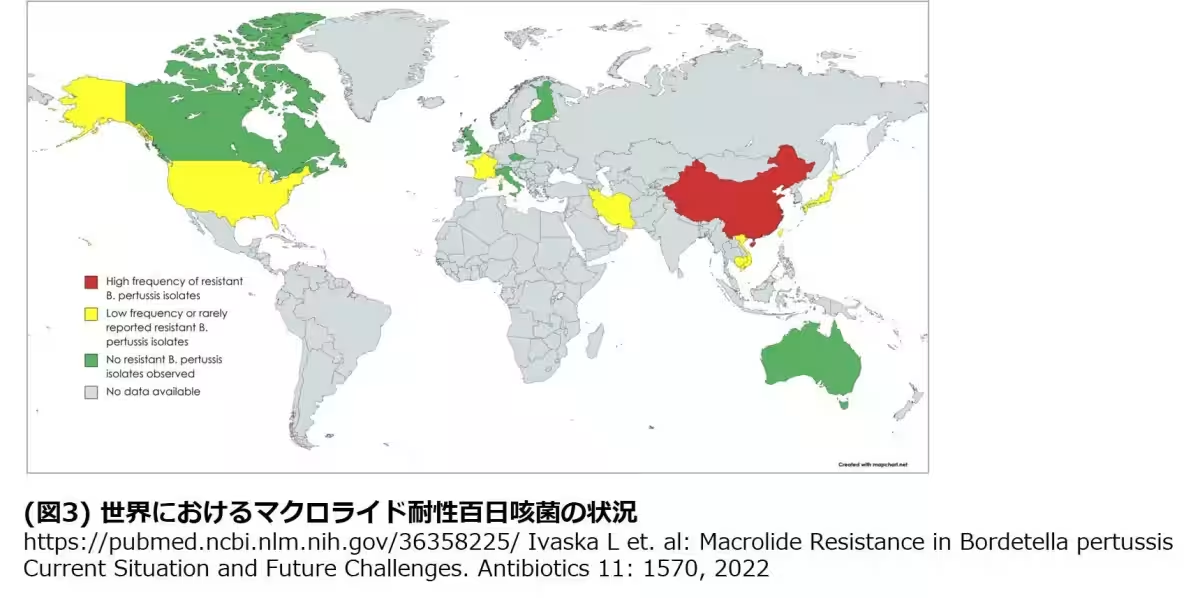
マクロライド系抗菌薬に対する耐性株(MRBP)が増加しており、治療選択の困難さが増しています。最近の調査によると、マクロライド耐性の変異株は全国的に約8割を占めています。堀越先生は、「ワクチン未接種の乳幼児においては、抗菌薬を用いずに放置すると命に関わる可能性がある」と警告します。
診断と治療の新たなアプローチ
診断方法としては、PCR法やLAMP法などの遺伝子検査が主流ですが、血清を用いた抗体検査も有用です。治療には、第一選択薬としてマクロライド系抗菌薬が用いられますが、耐性菌が増加しているため、ST合剤の使用も検討されています。堀越先生は、「症状が出てからの抗菌薬の効果は限られるため、早期の対応が重要」と強調しました。
医療現場での注意点
医療現場では、百日咳の症状が持続する患者への対応が求められます。家庭内に長引く咳の人がいる場合には、百日咳の可能性を考慮し、早期診断を行うことが重要です。また、特に乳幼児や妊婦と接触する機会が多い場合は、注意が必要です。
結論
百日咳対策は、適切な診断と抗菌薬の使用、そして基本的な感染対策が不可欠です。医療者は、流行期においても冷静に対応し、科学的な知見に基づいた診療を行うべきです。これにより、百日咳の流行を抑制し、重症化リスクの高い乳幼児を守ることができます。

会社情報
- 会社名
- 国立健康危機管理研究機構 国立国際医療センター AMR臨床リファレンスセンター
- 住所
- 東京都新宿区戸山1-21-1
- 電話番号
トピックス(地域情報)









【記事の利用について】
タイトルと記事文章は、記事のあるページにリンクを張っていただければ、無料で利用できます。
※画像は、利用できませんのでご注意ください。
【リンクついて】
リンクフリーです。